1 .Viêm loét đại tràng chảy máu (VLĐTTCM) là một tình trạng viêm không rõ căn nguyên của đại tràng dẫn đến tình trạng xơ hóa lan tỏa và ăn mòn bề mặt trên thành đại tràng kèm theo chảy máu. Đây là dạng bệnh viêm ruột phổ biến nhất trên toàn thế giới. Đặc trưng của nó liên quan đến tình trạng viêm chỉ giới hạn ở niêm mạc và lớp dưới niêm mạc của đại tràng. Thông thường, tổn thương thường bắt đầu ở trực tràng và có thể lan liên tục toàn bộ đại tràng. Tại Mỹ, mỗi năm có khoảng 250.000 cần khám điều trị và chi phí y tế liên quan trực tiếp đến căn bệnh này ước tính hơn 4 tỷ đô la mỗi năm.Tổn thương loét khó điều trị khỏi hoàn toàn, bệnh kéo dài nhiều năm ảnh hưởng đáng kể đến sức khỏe thể chất và tinh thần của bệnh nhân.
2. Nguyên nhân:
Nguyên nhân cụ thể của bệnh hiện chưa rõ ràng. Tiền sử gia đình là yếu tố nguy cơ độc lập quan trọng nhất chiếm từ 8% đến 14% bệnh nhân, con cái có nguy cơ mắc bệnh tăng gấp 4 lần. Người Do Thái có nguy cơ mắc bệnh cao hơn các chủng tộc khác.Mặc dù có rất ít bằng chứng hỗ trợ nhưng người ta nhận thấy rằng những thay đổi trong thành phần của hệ vi sinh vật đường ruột và những khiếm khuyết trong miễn dịch tại niêm mạc ruột có thể dẫn đến VLĐTTCM. Yếu tố tự miễn cũng có thể đóng một vai trò quan trọng trong căn nguyên của bệnh này.
3. Dịch tễ học
Trên thế giới, tỷ lệ mắc VLĐTTCM cao nhất ở Bắc Âu và Bắc Mỹ, có mối liên hệ chặt chẽ với môi trường và lối sống người phương Tây. Tỷ lệ mắc mới từ 9à20/100.000 người mỗi năm. Tỷ lệ hiện mắc từ 156à291/100.000 người. Ở người trưởng thành,VLĐTTCM có tỷ lệ phổ biến hơn so bệnh Crohn, ngược lại ở trẻ em bệnh Crohn phổ biến hơn.
Nhóm tuổi có ỷ lệ mắc bệnh cao nhất là từ 15 đến 30 tuổi, sau đó là từ 50 đến 70 tuổi. Một số ít nghiên cứ cho thấy bệnh có khuynh hướng ở nam giới, nhưng hầu hết các nghiên cứu đều ghi nhậngiới tính không liên quan tỷ lệ mắc bệnh. Có bằng chứng yếu về việc sử dụng thuốc chống viêm không steroid có liên quan đến sự khởi phát hoặc tái phát của bệnh.
Người ta nhận thấy những người đã mổ cắt viêm ruột thừa trước hai mươi tuổi có tỷ lệ mắc bệnh VLĐTTCM thấp hơn so với bệnh Crohn.
4. Sinh lý bệnh:
Sinh lý bệnh của viêm loét đại tràng liên quan đến các khiếm khuyết trong hàng rào biểu mô, phản ứng miễn dịch, sự tập trung bạch cầu tại tổ chức viêm và hệ vi sinh của đại tràng.
Sự khiếm khuyết chất nhầy tại hàng rào biểu mô đại tràng và tại các cầu nối, dẫn đến tăng hấp thu các kháng nguyên tại lòng đại tràng. Lớp đệm của niêm mạc cũng gia tăng các tế bào đuôi gai hoạt hóa và trưởng thành, bao gồm một số lượng lớn các thụ thể giống như TLR receptor, đặc biệt là TLR2 và TLR4. Dường nhưcó phản ứng tế bào T-helper (Th) không điển hình ở những bệnh nhân bị viêm loét đại tràng, cụ thể là Th2, phản ứng gây độc tế bào chống lại các tế bào biểu mô. Các yếu tố liên quan đến miễn dịch khác có vai trò trong sinh lý bệnh của viêm loét đại tràng bao gồm yếu tố hoại tử u (TNF-alpha), IL 13 và tế bào T- killer. Đồng thời cũng tăng IgM, IgA và IgG đặc biệt IgG1.
Ảnh minh họa: Nguồn Internet
5. Mô bệnh học:
Về mặt mô học, tùy thuộc vào giai đoạn bệnh, lớp niêm mạc đại tràng ở bệnh nhân sẽ có sự thâm nhiễm với mật độ và thành phần khác nhau của tế bào lympho, tương bào và bạch cầu hạt. Các tế bào này tăng cao hơn trong các đợt bùng phát cấp tính của bệnh. Đồng thời trên tiêu bản mô học thấy thay đổi rõtrong lớp niêm mạc có hiện tượnggiảm tế bào hình đài và các ổ loét nhỏ.
6. Triệu chứng
Triệu chứng chính là đi ngoài ra máu, có hoặc không kèm theonhầy. Các triệu chứng liên quan xuất hiện tùy mức độ bao gồm khó chịu, mệt mỏi, sụt cân, sốt, đau bụng. Bệnh thường khởi phát từ từ, bệnh nhân có thể trải qua các giai đoạn bệnh cấp tính và ổn định.
Từ 10% đến 30% bệnh nhân có biểu hiện ngoài ống tiêu hóa (EIM) bao gồm viêm tầng sinh môn, viêm xơ cứng và viêm màng bồ đào, bệnh khớp ngoại vi, ban đỏ nốt sần và viêm da mủ hoại thư, viêm đường mật xơ cứng nguyên phát(PSC). Các biểu hiện ngoài đường tiêu hóa không phụ thuộc vào hoạt động của bệnhbao gồmviêm xương cùng và viêm cột sống dính khớp.
7. Chẩn đoán:
Chẩn đoán viêm loét đại trực tràng chảy máu được thực hiện gồm khám lâm sàng kết hợp với nội soi đại trực tràng toàn bộ có sinh thiết và xét nghiệm phân loại trừ nguyên nhân nhiễm khuẩn, kí sinh trùng.
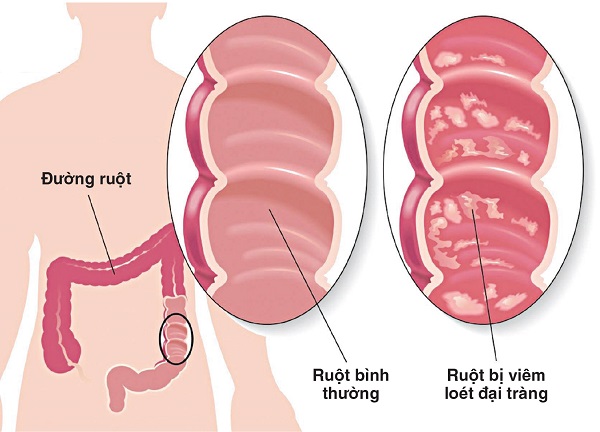
Nội soi đại trực tràng toàn bộ có thể thấy hình ảnh niêm mạc đại tràng mất hình dạng mạch máu, tổn thương dạng hạt, mủn nát và loét liên tục, có thể có hình ảnh giả polyp, đối xứng từ gần tới xa trực tràng. Tổn thương có thể xuất hiện đơn lẻ ở trực tràngkéo dài tới đại tràng sigma hoặctoàn bộ đại tràng.Tỉ lệ tổn thương tại trực tràngđại tràng sigmatừ 30% đến 60%, đại tràng trái từ 16% đến 45% và viêm toàn bộ đại tràng từ 14% đến 35%.
Có sự gia tăng các yếu tố viêm (tốc độ máu lắng, CRP,bạch cầu), đặc biệt là trong đợt bùng phát cấp tính. 60% đến 70% bệnh nhân dương tính với pANCA, pANCA cũng được tìm thấy ở một số ít bệnh nhân mắc bệnh Crohn. Ngoài p-ANCA, kháng thể kháng saccharomyces cerevisiae (ASCA) được tìm thấy trong cả bệnh Crohn và VLĐTTCM nhưng phổ biến hơn ở bệnh Crohn, do đó, xét nghiệm cả pANCA và ASCA có thể giúp ích trong việc phân biệt 2 bệnh lý trên.
Xét nghiệm calprotectin trong phân có thể hữu ích trong việc loại trừ bệnh viêm ruột(IBD).
8.Chẩn đoán phân biệt:
Bệnh Crohn
Viêm đại tràng do ký sinh trùng
Bệnh lao
Viêm đại tràng bức xạ
K đại tràng
Viêm đại tràng nhiễm độc
Viêm ruột do vi khuẩn / vi rút.
9. Phân loại
9.1.Hệ thống phân loại Montreal thường được sử dụng phân loại mức độ nặng của bệnh. Mức độ (E) được xác định bằng đánh giá nội soi, bao gồm E1 (viêm trực tràng tới đại tràng Sigma), E2 (viêm đại tràng bên trái ) và E3 (viêm đại tràng toàn bộ). Chỉ số S(severity) xác định mức độ nghiêm trọng, nằm trong khoảng từ S0 (thuyên giảm) đến S3 (nặng).
9.2.Mức độ VLĐTTCM:
Mức độ nghiêm trọng của VLĐTTCM được phân loại từ nhẹ đến nặng tùy thuộc vào tình trạng chảy máu trực tràng:
Nhẹ: Ít hơn bốn lần đi ngoài ra máu / ngày
Trung bình: Hơn bốn lần đi ngoài ra máu / ngày
Nặng: Hơn bốn bốn lần đi ngoài ra máu / ngày và bệnh nhân có các biểu hiện bệnh toàn thân kết hợp với giảm albumin máu.
10.Điều trị / Quản lý
Lựa chọn phương pháp điều trị cho bệnh nhân dựa trên vị trí tổn thương và mức độ nghiêm trọng. Đối với trực tràng và đại tràng sigma thường dùng thuốc đạn hoặc thuốc thụt, tuy nhiên với vị trí tại đại tràng trái hoặc đại tràng toàn bộ thường kết hợp liệu pháp toàn thân để đạt hiệu quả.
Điều trị đầu tay là sulfasalazine và 5-aminosalicylates, dùng đường uống hoặc đường trực tràng, có tỷ lệ thuyên giảm khoảng 50%. Glucocorticoid, đường uống hoặc trực tràng, có thể được bổ sung cho những bệnh nhân không thuyên giảm trong vòng hai tuần. Ngoại trừ glucocorticoid, tất cả các loại thuốc này đều có thể được sử dụng để duy trì trong giai đoạn ổn định. Ngoài ra, có một số bằng chứng cho thấy chế phẩm sinh học có ích để đạt thuyên giảm bệnh. Cấy ghép hệ vi sinh vật trong phân(FMT) cũng cho thấy nhiều hứa hẹn trong điều trị viêm loét đại tràng để giúp thiết lập hệ vi sinh vật đường ruột.
Nếu bệnh nhân kháng glucocorticoid, chuyển sang dùngthuốc ức chế miễn dịch (thiopurine: azathioprine hoặc 6-mercaptopurine) hoặc thuốc sinh học (anti TNF-alpha: infliximab,adalimumab và golimumab). Infliximab được sử dụng rộng rãi nhất cho bệnh viêm loét đại tràng và có thể được sử dụng trong những trường hợp nặng khi nhập viện. Nhóm thuốc sinh học mới như vedolizumab, chặn alpha-4-beta-7 Integrarin cũng đang được nghiên cứu.
Phẫu thuật cắt đại tràng cấpcứu chỉ định: phình đại tràng nhiễm độc (toxic megacolon), thủng, chảy máu không kiểm soát được. Ngoài ra phẫu thuật còn được chỉ định tắc ruột do hẹp lòng đại tràng, loạn sản độ cao, ung thư. Phương pháp được lựa chọn là cắt bỏ đại tràng, nối hồi tràng-túi hậu môn (IPAA); tuy nhiên, ở những bệnh nhân không đủ điều kiện để phẫu thuậtIPAA thì dẫn lưu hồi tràng qua da là một giải pháp thay thế khả thi.
Nội soi đại tràng định kỳ ở bệnh nhân VLĐTTCM tầm soát nguy cơ ung thư.
Tất cả các bệnh nhân cần điều trị duy trì để ngăn ngừa tái phát. Tùy tình trạng chọn 5-ASA hoặc azathioprine hoặc 6-mercaptopurine.
11. Biến chứng:
Áp xe vùng chậu.
Rò ruột.
Đại tiện không kiểm soát.
Rối loạn chức năng tình dục.
Phình đại tràng nhiễm độc.
Ung thư đại trực tràng.
12.Tiên lượng.
Viêm loét đại tràng là một bệnh kéo dài, trong 10 năm đầu tiên sau khi chẩn đoán tiên lượng thường tốt, và hầu hết bệnh đều thuyên giảm, tỷ lệ tử vong thấp. Tuy nhiên, tỷ lệ tử vong tăng lên ở những bệnh nhân có sốc và các biến chứng phẫu thuật.Khi tổn thương sâu có thể làm tổn thương các dây thần kinh dẫn đến giãn, rối loạn nhu động và thiếu máu cục bộ (phình đại tràng nhiễm độc). Ngày nay, phình đại tràng nhiễm độc là nguyên nhân phổ biến nhất gây tử vong ở bệnh.Tăng nguy cơ ung thư đại trực tràng ở những bệnh nhân bị VLĐTTCM, sau 10 năm được chẩn đoán khả năng bị ung thư đại trực tràng là 2%, 8% sau 20 năm và 20% đến 30% sau 30 năm. Hai yếu tố liên quan đến tăng nguy cơ ung thư đại trực tràng là thời gian và mức độ của bệnh.
13. Kết luận
Viêm loét đại trực tràng chảy máu là bệnh cần được điều trị kéo dài, xen lẫn các đợt ổn định là các đợt tái phát của bệnh. Tỷ lệ tử vong tăng thường thấy ở những bệnh nhân lớn tuổi, những người có các biến chứng như nhiễm trùng, sốc, thiếu máu và những người cần can thiệp phẫu thuật nhiều lần. Dữ liệu cho thấy rằng khi bệnh liên quan đến lớp đệm cơ, nó có thể dẫn đến rối loạn chức năng ruột, hoại tử và hoại thư. Một số bệnh nhân cũng phát triển phình đại tràng nhiễm độc với tiên lượng nghèo nàn. Theo ước tính, khoảng 5% bệnh nhân sẽ phát triển thành ung thư đại trực tràng theo thời gian. Nguy cơ ung thư đại tràng cao hơn ở những bệnh nhânkhởi phát bệnh trước tuổi 15 tuổi.
Bác sỹ CKI Nguyễn Thái Bình
Nguồn: https://www.ncbi.nlm.nih.gov/books/NBK459282/