Viêm tụy cấp là một rối loạn phổ biến của tuyến tụy. Đây là nguyên nhân tiêu hóa thường xuyên nhất phải nhập viện và là một trong những nguyên nhân hàng đầu gây tử vong khi nhập viện. Mức độ nghiêm trọng của bệnh có thể từ mức độ nhẹ đến viêm tụy cấp hoại tử nặng đặc trưng bởi các biến chứng toàn thân và suy đa tạng. Viêm tụy cấp nặng phát triển ở khoảng 20% bệnh nhân bị viêm tụy cấp và có thể kết hợp với suy đa tạng (hô hấp, tim mạch và thận). Acute kidney injury (AKI) là một biến chứng thường gặp của viêm tụy cấp thể nặng và xuất hiện muộn trong quá trình tiến triển của bệnh, thường là sau khi các cơ quan khác bị suy. Nó mang đến một tiên lượng rất xấu, đặc biệt nếu phải điều trị thay thế thận, với tỷ lệ tử vong vượt quá 75%. Sinh lý bệnh của AKI trong viêm tụy cấp vẫn chưa rõ ràng nhưng dường như là kết quả của sự suy giảm thể tích ban đầu sau đó là các yếu tố phức tạp về mạch máu và thể dịch.
1. Tần suất và hậu quả
Tỷ lệ của AKI trong viêm tụy cấp không được ghi nhận đầy đủ. Các nghiên cứu trước đây cho thấy một tỷ lệ mắc rất cao của AKI trong viêm tụy cấp và tiên lượng xấu của nó. Nghiên cứu của Lin (2011): tỷ lệ mắc là 15%, nghiên cứu của Zhou (2015) là 69,3%. Hầu hết trong số các nghiên cứu này bị giới hạn bởi các mẫu nhỏ và thiết kế hồi cứu. Tuy nhiên, năm 2018 Devani tiến hành một nghiên cứu quan sát toàn diện, hồi cứu, sử dụng mẫu bệnh nhân nội trú toàn quốc với 3.466.493 bệnh nhân nhập viện vì viêm tụy cấp, cho thấy tỷ lệ AKI nói chung là 7,9% . Tỷ lệ tử vong giữa phân nhóm AKI cao hơn đáng kể (8,8% ở nhóm AKI so với 0,7% ở nhóm không AKI; p < 0,01). Báo cáo của Li và cộng sự cho thấy tiền sử bệnh thận, giảm oxy máu và hội chứng khoang bụng là các yếu tố nguy cơ dẫn đến AKI. Trong khi Devani và cộng sự nhận thấy: tuổi cao, giới tính nam, nhiễm trùng huyết, suy hô hấp và tiền sử bệnh thận mạn làm tăng nguy cơ mắc AKI. Trong số này, hội chứng khoang bụng có thể là yếu tố nguy cơ duy nhất có thể thay đổi được. Tỷ lệ tử vong của bệnh nhân AKI trong viêm tụy cấp thay đổi từ 25% đến 75%. Tuy nhiên, Devani cho thấy tỷ lệ tử vong ở bệnh nhân AKI đã giảm ba lần trong thập kỷ qua.
2. Cơ chế bệnh sinh
Sinh lý bệnh của AKI trong viêm tụy cấp chưa được nghiên cứu kỹ. Tuy nhiên, có một quá trình sinh lý bệnh quan trọng liên quan đến việc kích hoạt sớm các enzym tuyến tụy trong các tế bào tụy ngoại tiết. Điều này dẫn đến sự tự tiêu của tuyến tụy và các mô xung quanh, gây ra một loạt các tác nhân góp phần vào AKI (Hình 1). Các enzym hoạt hóa và protease giải phóng vào hệ tuần hoàn có thể gây tổn thương nội mô dẫn đến thoát dịch ra khỏi khoang mạch, giảm thể tích tuần hoàn, hạ huyết áp, tăng áp lực ổ bụng, co mạch thận dữ dội, tăng đông máu và lắng đọng fibrin ở cầu thận. Hơn nữa, tổn thương tế bào tuyến tụy do hiện tượng tự tiêu sẽ kích thích giải phóng cytokine và các gốc oxy hóa tự do (Hình 2).
.png)
.png)
2.1. Giảm thể tích máu
Giảm thể tích máu đóng một vai trò quan trọng trong việc gây ra AKI sớm trong viêm tụy cấp. Điều này lần đầu tiên được ghi nhận ở những con chó bị viêm tụy cấp thực nghiệm. Vào thời điểm 4 giờ sau khi gây viêm tụy thực nghiệm, mức lọc cầu thận (MLCT) giảm 40% và thể tích huyết tương giảm 26% so với nhóm chứng. Sự suy giảm mức lọc cầu thận được ngăn chặn bằng cách truyền huyết tương. Tuy nhiên, đến 24 giờ, thận không đáp ứng với việc tăng cường thể tích hơn nữa. Đáng chú ý, những kết quả này được tái tạo bằng cách truyền trypsin, chymotrypsin, elastase và phospholipase A2 (PLA2) vào chó bình thường. Các tác giả suy đoán rằng các enzym được giải phóng gây ra tăng tính thấm thành mạch và thoát dịch giàu protein vào khoảng kẽ, dẫn đến giảm thể tích tuần hoàn. Trong các thí nghiệm tương tự ở chó, kết quả là có sự tích tụ nhanh chóng của cổ trướng, tăng nồng độ hematocrit và giảm huyết áp động mạch, cho thấy tình trạng giảm thể tích tuần hoàn. Các thí nghiệm này đã chứng minh vai trò của giảm thể tích tuần hoàn trong AKI, ít nhất là trong 24 giờ đầu sau khi khởi phát viêm tụy cấp (Hình 2). Điều này cho thấy tầm quan trọng của việc bù dịch sớm trong 24 giờ đầu.
2.2. Vai trò của các chất độc hại tiết ra từ tuyến tụy hoại tử
Các chất tiết ra từ tuyến tụy hoại tử có liên quan đến cơ chế bệnh sinh của AKI. Chúng bao gồm trypsin, chymotrypsin, bradykinin, histamine và prostaglandin E, cũng như nội độc tố và vi khuẩn. Ofstad và cộng sự báo cáo rằng sự giải phóng histamine trong dịch tiết tụy của chó bị viêm tụy cấp thực nghiệm gây tăng tính thấm thành mạch, giảm thể tích tuần hoàn và hạ huyết áp. Ở những bệnh nhân bị viêm tụy cấp và AKI, lượng nước tiểu được cải thiện bằng cách rửa phúc mạc, cho thấy rằng lọc máu có thể loại bỏ các chất góp phần vào AKI. Để tìm hiểu thêm điều này, Satake và cộng sự đã lấy dịch cổ chướng từ những con chó thí nghiệm bị viêm tụy cấp và tiêm 10 ml vào tĩnh mạch cho những con chó khỏe mạnh. Những con chó này bị hạ huyết áp thoáng qua nhưng không phải do giảm thể tích tuần hoàn (bằng chứng là không có sự thay đổi về mức hematocrit). Có sự giảm đáng kể lưu lượng máu đến thận, giảm MLCT, lượng nước tiểu, và tăng sức cản mạch máu của thận, ngay cả sau khi hạ huyết áp được giải quyết. Sự co mạch ở thận cũng được ghi nhận ở những bệnh nhân bị viêm tụy cấp mặc dù thể tích ngoại bào đầy đủ, cho thấy rằng có sự tăng hoạt động của hệ giao cảm. Vì vậy, hạ huyết áp và giảm thể tích tuần hoàn có thể là thủ phạm ban đầu gây ra AKI sớm trong viêm tụy cấp, nhưng các chất độc hại trong dịch tiết tụy sau đó đã góp phần gây ra AKI.
2.3. Viêm
Cytokine có thể góp phần vào cơ chế bệnh sinh của AKI. TNF-a tác động trực tiếp lên cầu thận và mao mạch ống dẫn đến thiếu máu cục bộ và hoại tử ống thận. Nó cũng kích thích giải phóng các cytokine khác, chẳng hạn như IL-1b, IL-8 và IL-6, hoạt động trên các tế bào nội mô dẫn đến thiếu máu cục bộ thận, huyết khối và sự giải phóng các gốc oxy hóa tự do. Một nghiên cứu trên 60 bệnh nhân bị viêm tụy cấp cho thấy mức IL-6 và IL-8 cao ở những bệnh nhân có AKI.
Các chất trung gian gây viêm có thể làm tăng tính thấm của niêm mạc dẫn đến sự di chuyển của nội độc tố và vi khuẩn từ đại tràng. Nội độc tố góp phần vào sự phát triển của AKI bằng cách tăng mức endothelin, gây co mạch, giảm lưu lượng máu đến thận và hoại tử ống thận. Ngoài ra, các gốc oxy hóa tự do có thể phản ứng với protein và enzym, dẫn đến quá trình peroxy hóa lipid của màng tế bào và tổ chức, biến đổi protein và tăng tính thấm mao mạch, thiếu máu cục bộ và tổn thương trực tiếp màng tế bào thận.
2.4. Ảnh hưởng mạch máu của viêm tụy cấp tính
Tăng sức cản mạch máu thận đã được chứng minh ở những con chó bị viêm tụy cấp thực nghiệm. Werner và cộng sự cũng nhận thấy sự gia tăng sức cản thành mạch thận ở 11 bệnh nhân viêm tụy cấp. Tất cả bệnh nhân bị tăng huyết áp gián tiếp liên quan đến việc giải phóng chất vận mạch. Bệnh nhân bị viêm tụy cấp có mức renin huyết tương cao gấp sáu lần so với bình thường, có thể là do giảm thể tích tuần hoàn. Đồng thời, trypsin và kallikrein trong huyết tương kích hoạt prorenin thành renin, do đó làm tăng mức angiotensin II, dẫn đến tăng sức cản mạch máu thận, giảm lưu lượng máu hiệu quả của thận và giảm MLCT.
2.5. Hội chứng khoang bụng
Hội chứng khoang bụng phát triển khi áp lực trong ổ bụng tăng lên > 20 mm Hg. Bệnh nhân bị viêm tụy cấp nặng có nguy cơ phát triển hội chứng khoang bụng vì tăng các chất trong ổ bụng bởi tắc ruột, cổ trướng và chảy máu trong ổ bụng. Hơn nữa, tích tụ dịch kẽ do tăng tính thấm mao mạch và tổn thương nội mô, do truyền dịch, nhiễm toan, nhiễm trùng huyết, truyền máu, rối loạn đông máu…có thể đóng một vai trò nào đó. Cơ chế của tăng áp lực trong ổ bụng không rõ ràng, nhưng tăng áp lực trong ổ bụng có thể tạo nên sức nén và làm ảnh hưởng đến lưu lượng máu thận trong cả hệ mạch động mạch và tĩnh mạch, dẫn đến giảm áp lực tưới máu, tăng áp lực tĩnh mạch, giảm lưu lượng máu tĩnh mạch và tăng áp lực nhu mô thận. Điều này dẫn đến giảm áp lực lọc cầu thận, suy giảm chức năng vi mạch và phân phối oxy, dẫn đến tổn thương thận do thiếu máu cục bộ.
3. Nguyên nhân của AKI
Nguyên nhân của AKI là suy đoán theo sinh lý bệnh được đề xuất ở trên. Giảm thể tích máu và nhiễm trùng huyết có thể dẫn đến AKI trước thận, hoại tử ống thận cấp tính và hiếm khi là hoại tử vỏ thận hai bên. Như đã nói ở trên, tăng áp lực trong ổ bụng rất phổ biến ở bệnh nhân viêm tụy cấp và có thể dẫn đến suy thận. AKI cũng có thể do các bệnh liên quan như bệnh tự miễn, hội chứng tan máu-urê huyết, hoặc ban xuất huyết giảm tiểu cầu huyết khối, cũng như do các loại thuốc gây viêm tụy cấp và AKI. Thật không may, những bệnh nhân bị viêm tụy cấp và AKI thường là nặng, và do đó sinh thiết thận hiếm khi được thực hiện.
4. Chẩn đoán và điều trị
4.1. Chẩn đoán
Chẩn đoán xác định AKI theo hướng dẫn của KDIGO bao gồm một trong các tiêu chí sau:
- Creatinin huyết thanh tăng ≥ 26,5 µmol/l trong vòng 48 giờ. Hoặc
- Creatinin huyêt thanh tăng gấp ≥ 1,5 lần bình thường trong vòng < 7 ngày. Hoặc
- Thể tích nước tiểu < 0,5 ml/kg/giờ trong > 6 giờ.
Trong phạm vi bài viết này, chúng tôi chỉ đề cập đến tổn thương thận cấp liên quan đến viêm tụy cấp, tức do quá trình bệnh lý của viêm tụy cấp gây ra chứ không phải là AKI do các nguyên nhân khác. Vì vậy, nếu AKI do tác nhân gây viêm tụy cấp đồng thời gây AKI (ví dụ như thuốc, hóa chất, mật cá trắm…) sẽ không nằm trong bài viết này. Các nghiên cứu gần đây đã gợi ý rằng các dấu hiệu sinh học của tổn thương thận, chẳng hạn như nồng độ lipocalin liên kết với gelatinase trong nước tiểu, IL-18, angiopoietin 2 và procalcitonin, có thể giúp chẩn đoán sớm hơn AKI. Mức procalcitonin vượt trội hơn các chất trung gian gây viêm khác trong việc dự đoán AKI ở bệnh nhân viêm tụy cấp và xác định bệnh nhân có nguy cơ chức năng thận xấu đi. Hiện tại, không có dữ liệu chỉ ra rằng các dấu ấn sinh học này thể hiện vai trò tốt hơn trong AKI liên quan đến viêm tụy cấp so với các loại AKI khác. Vì vậy, vẫn cần những nghiên cứu sâu hơn trước khi các dấu ấn sinh học này có thể được sử dụng để dự đoán sự khởi phát của AKI và để hướng dẫn xử lý sớm.
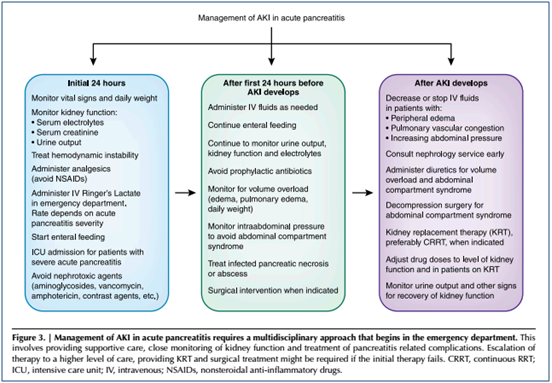
4.2. Điều trị
- Kiểm soát bù dịch: Bước đầu tiên cần thiết trong xử trí là truyền nhiều dịch tĩnh mạch. Rất ít nghiên cứu trên người đánh giá loại, tỷ lệ, thời gian, biến chứng và kết quả tối ưu của truyền dịch trong viêm tụy cấp. Mặc dù một số thử nghiệm lâm sàng cho thấy lợi ích rõ ràng của việc hydrat hóa tích cực, những người khác lại báo cáo rằng hydrat hóa tích cực có thể liên quan đến tăng tỷ lệ mắc bệnh và tử vong. Trường Đại học Tiêu hóa Hoa Kỳ khuyến cáo rằng việc truyền tĩnh mạch tích cực sớm là có lợi nhất trong 12-24 giờ đầu tiên, nhưng sẽ có một chút lợi ích sau thời gian này. Mục tiêu của hồi sức bằng dịch là cải thiện áp lực động mạch trung bình, áp lực tĩnh mạch trung tâm và lượng nước tiểu. Những bệnh nhân bị giảm thể tích tuần hoàn nặng ban đầu có thể cần 500 - 1000 ml dịch mỗi giờ, trong khi những bệnh nhân bị suy giảm thể tích ít nghiêm trọng hơn có thể cần 300-500 ml mỗi giờ. Tuy nhiên, nên giảm tốc độ truyền ở bệnh nhân suy tim, xơ gan... Cân bằng dịch thường dương tính ở những bệnh nhân AKI và nên tránh điều này vì nó có thể dẫn đến tăng tỷ lệ mắc bệnh và tử vong do phù phổi, thiếu oxy mô và rối loạn chức năng tim. Ở những bệnh nhân này, thuốc lợi tiểu quai có thể được xem xét.
Trong một nghiên cứu hồi cứu trên 99 bệnh nhân bị viêm tụy cấp tính nặng ở Thụy Điển; những bệnh nhân được truyền 4000 ml dịch trở lên trong 24 giờ đầu tiên có tỷ lệ biến chứng hô hấp cao hơn đáng kể (66% so với 53%; p < 0,001), và cần chăm sóc ở đơn vị hồi sức tích cực cũng phổ biến hơn so với bệnh nhân nhận được < 4000 ml (47% so với 20%; p < 0,001), nhưng không có sự khác biệt về kết quả cuối cùng của bệnh nhân.
Bù dịch tích cực (7,5 lít trong vòng 6 giờ kể từ khi nhập viện) cũng được phát hiện là một yếu tố dự báo độc lập về sự phát triển hội chứng khoang bụng. Một nghiên cứu khác trên 179 bệnh nhân bị viêm tụy cấp mức độ vừa phải cho thấy rằng hồi sức tích cực bằng bù dịch (≥ 4lít) có liên quan đến việc tăng tần suất mắc AKI so với nhóm không bù tích cực (53,12% so với 25,64%; p = 0,008) và thời gian AKI kéo dài lâu hơn (p = 0,04). Ngược lại, một nghiên cứu thuần tập hồi cứu bốn trung tâm (năm 2017) trên 1010 bệnh nhân bị viêm tụy cấp đã phân chia lượng dịch được sử dụng từ khi đến phòng cấp cứu đến 4 giờ sau khi chẩn đoán viêm tụy cấp thành các mức: không tích cực (< 500 ml), trung bình (500–1000 ml ), và tích cực (> 1000 ml). So với nhóm truyền dịch không tích cực, thì nhóm truyền dịch vừa phải và tích cực có tỷ lệ biến chứng và can thiệp xâm lấn thấp hơn. Do đó, chỉ định truyền đủ dịch qua đường tĩnh mạch trong 24 giờ đầu tiên là cần thiết, nhưng nên tránh truyền dịch quá nhiều ngoài thời gian này.
Không rõ loại dịch nào có lợi nhất cho bệnh nhân viêm tụy cấp. Các nghiên cứu quan sát báo cáo rằng các dung dịch giàu clorua có liên quan đến nguy cơ mắc AKI và nhu cầu KRT cao hơn so với các dung dịch cân bằng khác. Trong một nghiên cứu hồi cứu trên 145 bệnh nhân bị viêm tụy cấp vừa và nặng, tăng clo huyết có liên quan đến việc gia tăng tỷ lệ mắc AKI. Trên phân tích đa biến, sự gia tăng clorua huyết thanh có liên quan độc lập với AKI (OR: 1,32; CI: 95%, 1,00 - 1,74; p = 0,04). Các tác giả cho rằng các dung dịch giàu clorua làm giảm lưu lượng máu đến thận và MLCT. Tuy nhiên, các thử nghiệm ngẫu nhiên có đối chứng đã không chứng minh được tính ưu việt của dung dịch cân bằng so với dung dịch giàu clorua. Hướng dẫn của Trường Đại học Tiêu hóa Hoa Kỳ và Hiệp hội Điều trị Quốc tế (IAP) / Hiệp hội Tuyến tụy Hoa Kỳ (APA) cho rằng dung dịch Ringer có thể là dung dịch thay thế được ưa thích. Trong một nghiên cứu ngẫu nhiên, đa trung tâm, Wu và cộng sự báo cáo rằng dung dịch Ringer làm giảm viêm toàn thân so với dung dịch muối ở bệnh nhân viêm tụy cấp.
- Dinh dưỡng: Quan điểm đã thay đổi đáng kể trong thập kỷ qua, với những bằng chứng mới cho thấy việc cho ăn qua đường ruột sớm có lợi trong viêm tụy cấp. Cho ăn chậm quá 24 giờ có liên quan đến tỷ lệ hoại tử quanh tụy, suy đa cơ quan và viêm tụy hoại tử cao hơn. Người ta giả thuyết rằng dinh dưỡng qua đường ruột bảo vệ hàng rào niêm mạc của ruột và giảm sự di chuyển của vi khuẩn. Nên tránh nuôi dưỡng bằng đường tiêm trừ khi không thể sử dụng đường ruột. Theo hiểu biết của chúng tôi, cho đến nay không có nghiên cứu nào kiểm chứng cụ thể nhu cầu dinh dưỡng của bệnh nhân AKI và viêm tụy cấp.
- Theo dõi áp lực trong ổ bụng : Theo dõi chặt chẽ áp lực trong ổ bụng là điều cần thiết ở tất cả bệnh nhân viêm tụy cấp. Điều này có thể được đo trực tiếp bằng ống thông trong khoang phúc mạc, hoặc gián tiếp bằng áp lực bàng quang hoặc dạ dày. Dẫn lưu cổ trướng qua da hoặc lọc máu liên tục có thể làm giảm áp lực trong ổ bụng, nhưng một số bệnh nhân cần phẫu thuật mở ổ bụng giải áp, đặc biệt ở những bệnh nhân có áp lực trong ổ bụng > 25 mm Hg. Theo khuyến nghị của Hiệp hội Điều trị Quốc tế (IAP) / Hiệp hội Tuyến tụy Hoa Kỳ (APA) để giảm áp lực trong ổ bụng ở bệnh nhân viêm tụy cấp cần: (1) đặt dẫn lưu dạ dày, ống thông bàng quang, đặt ống thông trực tràng, và nếu cần, giải áp nội soi; (2) bù thể tích dịch theo yêu cầu, nếu thể tích quá tải, có thể dùng siêu lọc hoặc thuốc lợi tiểu; (3) giảm đau và an thần đầy đủ để giảm trương lực cơ bụng, và nếu cần, phong tỏa thần kinh cơ.
- Điều trị thay thế thận (KRT): Chỉ định và thời gian KRT ở bệnh nhân AKI sau viêm tụy cấp không khác so với những bệnh nhân bị AKI nặng khác. Các chỉ định khẩn cấp cho KRT bao gồm tăng kali máu nặng, toan chuyển hóa nặng (pH, 7,1) và phù phổi không đáp ứng với điều trị lợi tiểu, bất kể chức năng thận. Thời điểm bắt đầu lựa chọn KRT còn đang tranh cãi. Một thử nghiệm ngẫu nhiên, có đối chứng không cho thấy sự khác biệt đáng kể về tỷ lệ tử vong trong 90 ngày giữa các nhóm khởi đầu sớm và muộn. Tình trạng huyết động của bệnh nhân thường quyết định việc lựa chọn phương thức KRT. Lọc máu ngắt quãng, lọc máu hàng ngày kéo dài hoặc lọc máu chậm hàng ngày hiệu quả thấp được dành cho những bệnh nhân ổn định về huyết động, trong khi RRT liên tục (CRRT) được ưu tiên ở những bệnh nhân không ổn định về huyết động. Một số thử nghiệm lâm sàng đã kiểm chứng cụ thể lợi ích của từng phương thức KRT khác nhau ở những bệnh nhân này. Một ưu điểm có thể có của CRRT là khả năng làm giảm nồng độ cytokine trong huyết thanh. Tuy nhiên, CVVH cường độ thấp có thể không đủ vì lượng lớn chất trung gian gây viêm lưu hành ở bệnh nhân viêm tụy cấp nặng. Một số nguồn dữ liệu gợi ý rằng CVVH khối lượng lớn, đặc biệt là khi bắt đầu sớm, có thể hiệu quả hơn. Tuy nhiên, các bằng chứng cho đến nay vẫn chưa đủ mạnh để khuyến nghị sử dụng nó thường xuyên cho những bệnh nhân như vậy.
5. Kết luận
AKI là một biến chứng nặng, khá phổ biến và mang đến một tiên lượng xấu ở bệnh nhân viêm tụy cấp. Sinh lý bệnh chính xác của AKI vẫn chưa rõ ràng, nhưng dường như là kết quả của tình trạng giảm thể tích tuần hoàn ban đầu, sau đó là các tương tác phức tạp giữa các yếu tố viêm, mạch máu và thể dịch. Bù dịch đủ và sớm trong 24 giờ đầu là cần thiết, tuy nhiên tránh bù quá mức dẫn đến quá tải dịch. Loại dịch được ưa chuộng và có vẻ phù hợp nhất là dung dịch Ringer. Kiểm soát áp lực ổ bụng và dinh dưỡng đường miệng sớm nhất có thể sẽ góp phần cải thiện tình trạng bệnh.
Ths Bs CKII. Trương Ngọc Dương, Khoa Nội tổng hợp, Bệnh viện đa khoa tỉnh Ninh Bình. Lược dịch từ: “AKI Associated with Acute Pancreatitis”, CJASN, Vol 14, July, 2019:1106–1115.